Sinónimos: Patoloxía dexenerativa-destrutiva do sistema músculo-esquelético, patoloxía do sistema músculo-esquelético.
Código ICD-10: M42.
A osteocondrose é un dano dexenerativo-destrutivo da columna vertebral que afecta os discos intervertebrais, os sistemas ligamentosos e articulares e os corpos vertebrais. A patoloxía leva á inestabilidade e curvatura das vértebras co desenvolvemento da síndrome de dor aguda. O tratamento inclúe a eliminación da síndrome inflamatoria tomando AINE e condroprotectores para retardar o proceso de destrución ósea.
A osteocondrose prodúcese debido á destrución das estruturas óseas e do coláxeno. Ademais, a patoloxía vai acompañada de interrupcións no metabolismo mineral, que levan a unha perda de forza no tecido óseo. Isto leva ao desprazamento dos discos intervertebrais e á interrupción da integridade das articulacións e vértebras. A enfermidade tende a progresar. Sen terapia, a osteocondrose progresa, provocando unha mala circulación sanguínea e a aparición de dores de cabeza. Nalgúns casos, a lesión pode levar a unha hernia.
Que tan común é a osteocondrose?
A enfermidade é bastante común. Segundo a OMS, esta patoloxía afecta entre o 45 e o 85% da poboación mundial. Na maioría das veces, a osteocondrose desenvólvese en persoas de 30 a 35 anos. Nalgúns casos, a enfermidade desenvólvese en persoas máis novas. Mulleres e homes enferman ao mesmo ritmo.
Tipos e fases da osteocondrose
Clasificación da osteocondrose segundo o grao de dano á columna vertebral:
- polisegmental (xeneralizado);
- sagrado;
- columna lumbar;
- peito;
- cervical.
Clasificación segundo os cambios radiolóxicos:
- Fase 0: non hai cambios no disco intervertebral.
- Fase 1: trauma predominantemente interno do disco con pequenos cambios.
- Fase 2: danos significativos na parte interna do disco intervertebral mantendo a superficie externa.
- Etapa 3 - Dano a todo o disco intervertebral: as gretas esténdense á superficie exterior do disco intervertebral, o que pode provocar a súa extrusión no espazo intervertebral.
Clasificación segundo as manifestacións funcionais e clínicas:
- Fase 1: a actividade funcional do segmento afectado consérvase, nótase unha lixeira dor no lugar da lesión.
- Etapa 2: as subluxacións dos corpos vertebrales, as terminacións nerviosas pinchadas e os discos abultados conducen a unha disfunción da columna vertebral. A dor no lugar da lesión aumenta.
- Fase 3: os discos herniados ocorren como resultado da deformidade da columna vertebral. A dor faise máis intensa.
- Etapa 4: o paciente practicamente perde a capacidade de moverse. A mobilidade do segmento da columna está practicamente ausente e nótase unha tensión muscular significativa. Nótase a discapacidade.
Etapas clínicas da osteocondrose
A medida que se desenvolve o proceso patolóxico, trae consigo unha serie de cambios caracterizados por certos síntomas.
- Fase preclínica da osteocondrose (1o grao). Nótanse pequenos cambios. Cando te dobras e torces, experimentas unha dor que aumenta e sentes unha rápida fatiga e tensión nos músculos das costas. Un curso de condroprotectores e un sistema de terapia de exercicio regular son suficientes para a corrección.
- Fase clínica da osteocondrose (grado 2). Nótase inestabilidade entre as vértebras. A dor faise intensa, irradia aos brazos, ombreiros ou membros inferiores e aumenta ao torcerse e dobrarse. Isto débese á diminución da altura dos discos intervertebrais. Os pacientes informan de fatiga, confusión, dores de cabeza e rendemento reducido. O tratamento inclúe axentes farmacolóxicos, pomadas, corrección fisioterapéutica e un sistema de terapia de exercicios.
- Formación dunha protuberancia herniaria (3o grao). A dor faise máis intensa e maniféstase non só no lugar da lesión, senón tamén nos lugares de posible radiación. Os músculos comezan a perder forza dinámica, os membros entumecen. Detéctanse hernias discales. A mobilidade da columna diminúe. Os pacientes están preocupados pola debilidade e os mareos. É necesario resolver o problema da intervención cirúrxica.
- Destrución dos discos intervertebrais (grado 4). Os discos intervertebrais comezan a ser substituídos por tecido conxuntivo. A lesión pode afectar a múltiples segmentos vertebrales. Non obstante, o grao de destrución pode variar. Prodúcense trastornos do movemento, aumento das dores de cabeza e mareos, así como a aparición de tinnitus.
Causas
As principais causas do desenvolvemento da osteocondrose.
- Sobrepeso.
- Trastornos nutricionais: falta de alimentos que conteñan calcio e vitamina D.
- Mala postura e patoloxía acompañante do aparato locomotor (pés planos, reumatismo, escoliose, lordose e cifose).
- Inactividade física: traballo sedentario, falta de exercicio.
- Lesión traumática da columna.
- Actividade física excesiva que dana os tecidos do corpo.
- Predisposición xenética ao desenvolvemento da enfermidade.
- Formación incorrecta de tecidos do sistema músculo-esquelético.
Hai un número significativo de factores de risco para o desenvolvemento da osteocondrose, que, se hai unha predisposición, poden desencadear a aparición da enfermidade.
Os máis importantes son os seguintes:
- Hipotermia prolongada e frecuente.
- Dexeneración tisular relacionada coa idade.
- Enfermidades do arco do pé que levan á sobrecarga da columna vertebral.
- Trastornos metabólicos (perda de compostos de condroitina e glucosamina relacionada coa idade).
- Sobrecarga crónica da columna vertebral debido ao uso prolongado de zapatos incómodos e axustados.
- Factores de risco laboral (traballar en posición forzada, contraccións corporales e xiros frecuentes, levantamento de pesas).
- Características do microclima: unha combinación de alta humidade e baixa temperatura.
- Terminación brusca das actividades deportivas e redución da actividade física.
- Estrés frecuente, tensión nerviosa, levando á actividade espasmódica dos músculos que deforman o segmento da columna vertebral.
Desenvolvemento da patoloxía
Os factores anteriores levan a un estrés excesivo nas vértebras. Isto leva a calambres musculares. Prodúcense perturbacións na circulación sistémica, a eficiencia dos procesos metabólicos é perturbada - fórmanse cambios dexenerativos.
Os discos intervertebrais defórmanse, fanse máis finos e sobresaen máis aló da columna vertebral.
Hai catro etapas principais no desenvolvemento da osteocondrose.
- Etapa un. A humidade contida no núcleo do disco intervertebral diminúe. Faise máis plano, o que resulta en espazos máis pequenos entre as vértebras. A cartilaxe comeza a desenvolver pequenas fendas. Na primeira fase do desenvolvemento da enfermidade, o paciente xeralmente non sente dor.
- Segunda etapa. Cando o espazo intervertebral se contrae, os ligamentos e os músculos comezan a producir espasmos. Isto contribúe á mobilidade excesiva do segmento da columna vertebral e ao seu desprazamento.
- Terceira etapa. Como resultado da progresión dos procesos de dexeneración, prodúcese a protrusión (extrusión) do disco intervertebral e a subluxación dos corpos vertebrales.
- Cuarta etapa. Osteófitos (espinas óseas) comezan a formarse no espazo intervertebral. Estabilizan parcialmente o segmento espinal patoloxicamente móbil e evitan luxacións. Co paso do tempo o seu número aumenta significativamente. Isto leva a unha perda case completa da mobilidade da columna vertebral. Ao mesmo tempo, os nervios e vasos próximos ás vértebras comezan a ser feridos.
Síntomas de osteocondrose en diferentes lugares
Os síntomas da osteocondrose están estreitamente relacionados co dano no segmento da columna vertebral e coa gravidade do dano.
Danos na columna cervical
Ademais da dor no pescozo, os pacientes adoitan comunicar os seguintes síntomas inespecíficos:
- Diminución da agudeza visual.
- Soar e correr nos oídos.
- Mareo.
- A aparición de manchas de cores ante os ollos e o parpadeo das "moscas".
- Aumento da presión arterial.
- Diminución da agudeza auditiva.
- Apnéia nocturna do sono (ronco).
- Parestesias (trastornos sensoriais) nos membros superiores, pescozo e pel facial.
- Cambiando a forza da voz.
- feitizos de desmaio.
- Dor de cabeza nas zonas parietal, temporal e occipital. Intensifica co exercicio.
Dano na columna vertebral torácica
- Dor intensa entre os omóplatos.
- Dor ao tomar respiracións profundas e agudas.
- Parestesia (adormecemento) da pel das costas, abdome e peito.
- Dificultade para levantar membros superiores.
- Dor na zona do corazón durante moito tempo. A natureza é aguda, punzante, aguda e ten un punto de dor específico que o paciente pode sinalar.
- Dificultade para agacharse.
Osteocondrose da columna lumbar e sacra
- Lumbodynia - dor na columna lumbar e sacra que irradia ás extremidades inferiores. Pode aumentar co movemento no segmento afectado.
- Hiperhidrosis (aumento da sudoración).
- Sensación de frío nas extremidades inferiores cunha temperatura corporal confortable.
- Tensión constante no corsé do músculo lumbar.
- Formigueo e gateo nas extremidades inferiores.
- Cambios na potencia nos homes.
- Irregularidade do ciclo menstrual nas mulleres.
Se a osteocondrose dura máis tempo, os segmentos afectados adoitan crecer xuntos. Neste caso, o movemento restrinxido é o principal síntoma e a dor redúcese significativamente.
Características en mulleres e homes
Non hai diferenzas significativas no curso da osteocondrose en homes e mulleres. Só os síntomas autonómicos adicionais difiren no contexto das lesións lumbares. Nos homes, o proceso pode ir acompañado de disfunción sexual, nas mulleres - por ciclos menstruais irregulares. No momento da menopausa, as mulleres poden experimentar síntomas máis graves de osteocondrose cervical. Isto débese ás consecuencias da disfunción hormonal, o que leva a unha vasoconstricción adicional.
Con que se pode confundir a osteocondrose?
- Espondilite anquilosante da espondilite anquilosante. Caracterízase por un dano ascendente gradual na columna vertebral coa fusión dos segmentos da columna vertebral. Leva á falta de mobilidade.
- Reumatismo. Isto adoita ir acompañado de danos nas válvulas cardíacas e nas grandes articulacións.
- Artrite reumatoide. Ademais das lesións das pequenas articulacións das mans e dos pés, tamén se poden detectar lesións nos riles.
- Urolitiasis, anexite. A dor pode irradiarse na columna lumbar. Requírese unha ecografía para aclarar o diagnóstico.
- Enfermidade coronaria. O seguimento Holter é necesario para excluír ataques de angina de peito, que lembran a dor debido á osteocondrose torácica.
Enquisas
- Entrevista clínica e exame por un médico. Permite detectar síntomas, excluír patoloxías acompañantes e seleccionar os exames diagnósticos necesarios.
- Radiografía da columna. Permite determinar a natureza dos cambios nos corpos vertebrales, avaliar o grao de estreitamento do espazo articular, así como a presenza e tamaño dos osteofitos.
- A RM (resonancia magnética) visualiza as estruturas óseas e as hernias discales.
- A TC (tomografía computarizada) ten unha resolución menos informativa que a RM. É difícil determinar a presenza e o tamaño dunha hernia.
- Exame ecográfico dúplex. O método utilízase cando é necesario identificar lesións vasculares ateroscleróticas. Avalíase a velocidade do fluxo sanguíneo e a presenza de estreitamento do leito angular.
- A mielografía é un método de exame de raios X que utiliza un axente de contraste. Permite determinar a presenza dunha hernia inguinal.
Os métodos de investigación para a osteocondrose son predominantemente instrumentais, xa que os diagnósticos de laboratorio non revelan cambios significativos. Para o diagnóstico diferencial dunha serie de enfermidades reumatolóxicas (reumatismo, espondilite anquilosante, artrite reumatoide, osteoporose), recoméndase realizar varias probas: hemograma, ESR, CRP, urea, factor reumatoide, ASL-O, fibrinóxeno, concentración de calcio no sangue.
Métodos de tratamento
Terapia farmacolóxica
Estes inclúen analxésicos e medicamentos antiinflamatorios en forma de inxeccións e comprimidos. Os ungüentos e cremas aplícanse tópicamente. O seu número elíxese dependendo da gravidade da síndrome de dor.
Os condroprotectores úsanse para tratar a osteocondrose. Prefiren os preparados combinados cunha combinación de condroitina e glucosamina. A condroitina restaura a superficie articular e promove a rexeneración do tecido óseo, mentres que a glucosamina promove a rexeneración do aparello ligamentoso. Estes medicamentos requiren un curso de polo menos 3 meses, dúas veces ao ano.
Fisioterapia
Empréganse técnicas de corrección con láser, electroforese e fonoforese, terapia de campo magnético e correntes de baixa frecuencia. Isto permítelle reducir a dor no segmento afectado e prolongar a posibilidade de actividade funcional da columna vertebral.
Exercicio terapéutico
Cun sistema de adestramento ben escollido, podes fortalecer os ligamentos e os músculos. Isto evita a formación de protuberancias da hernia e o desenvolvemento de subluxacións. Tamén normaliza o metabolismo nos discos intervertebrais e mellora a circulación sanguínea local.
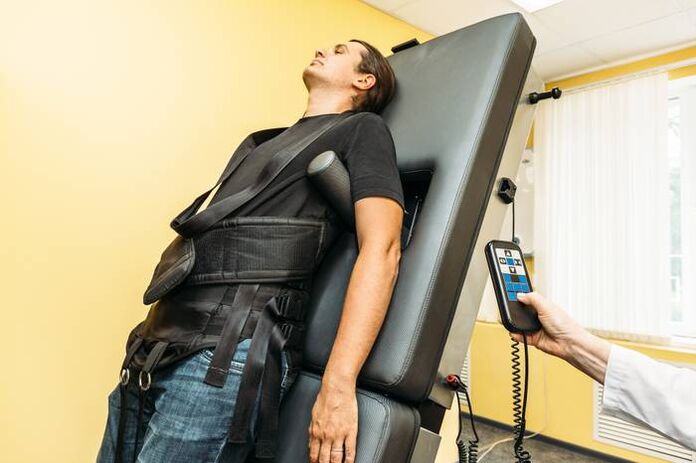
Extensión da columna (tracción)
Fóra do período de exacerbación, a tracción esquelética úsase usando equipos modernos. Isto axuda a manter a elasticidade dos ligamentos e a distancia entre as vértebras. Esta medida preserva a elasticidade dos músculos das costas.
Masaxe
Elimina a actividade espasmódica dos músculos da columna vertebral. Isto leva a unha redución dos síntomas da dor, a normalización do abastecemento de sangue e o fortalecemento do sistema músculo-esquelético (ligamentos e músculos).
Reflexoloxía
Permite reducir os síntomas da dor focal influíndo en determinadas zonas reflexas.
Para conseguir un efecto clínico, é necesario o uso regular destes métodos en combinación.
Tratamento cirúrxico da osteocondrose
Úsase cando a terapia conservadora é ineficaz.
Se hai unha hernia intervertebral, é preferible o tratamento microcirúrxico.
Extracción do disco intervertebral afectado e substitución por implante. Isto permítelle restaurar a distancia intervertebral e eliminar os síntomas da osteocondrose.
Complicacións e prognóstico
- Ataques de enxaqueca.
- Estreitamento (estenose) da canle espiñal.
- A distonía vexetativo-vascular é un aumento da actividade do sistema nervioso simpático, o que leva a un aumento da presión arterial.
- A radiculite é unha inflamación das terminacións nerviosas.
- Ciática: dor nas extremidades inferiores e nádegas asociada a danos no nervio ciático.
- O lumbago é unha síndrome de dor severa na rexión lumbar.
- A hernia de Schmorl é un desprazamento do disco intervertebral na cavidade da propia vértebra.
Cun enfoque integrado: unha combinación de métodos de drogas, corrección de fisioterapia e métodos de fisioterapia poden retardar significativamente a progresión da enfermidade.
Prevención
- Manter unha postura correcta.
- Evita a inactividade física.
- Prevención de lesións na columna vertebral e levantamento de pesas.
- Compra de roupa de cama ortopédica.
- Se a posición é incómoda durante o traballo, recomendamos levar un corsé especial.
- Realizar fisioterapia dirixida a manter a actividade dos músculos das costas.
- Evitar a hipotermia.

























